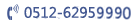主页 > 新闻中心 > 公司新闻 > 母血污染评估产前诊断标准化第一步
母血污染评估产前诊断标准化第一步
除去孕早、中期的流产、胎死宫内以外,约3-5%的出生婴儿存在出生缺陷(包括身体结构或智力缺陷)。其中0.5%为染色体异常疾病,1.8%为单基因遗传疾病,2.6%为多基因疾病。而在所有围产期死亡中,先天性缺陷占20%-25%。在所有的活产儿染色体异常疾病中,以唐氏综合征(21-三体综合征)最为常见,其次是染色体18-三体综合征和13-三体综合征。孕期若孕检(血清学、无创)高危、B超显示有畸形或是高龄产妇的情况下,需对胎儿的染色体数目或结构异常进行产前诊断,避免有缺陷的患儿出生。对于单基因遗传病,除了致死性的,一般都可正常分娩,但出生后,根据突变的基因表现出不同的疾病症状,如:先天性耳聋、假肥大性肌营养不良、血友病、脆性X、苯丙酮尿症等等。在夫妻双方一方有疾病发生(疾病是常染色体显性或伴性遗传病)或双方已产下有先证者患儿的情况下,夫妻怀孕后,胎儿也需做单基因遗传病方面的产前诊断,实现优生优育。
临床上,一般产前诊断会根据孕期来选择取胎儿细胞的方法,在孕早期可采用绒毛穿刺活检术,孕中期可行羊水穿刺术,孕晚期可采集脐带血。在采集这些标本时,无论选择哪种采样方式,都存在胎儿细胞在穿刺中受到母体细胞污染(maternal cells contamination, MCC)的可能。在自然流产后取胚胎绒毛做胚胎染色体检测以查找病因时,也存在取到胎盘组织或母体蜕膜组织而污染胚胎绒毛的可能。而以上这些情况都有可能会产生错误的诊断结果而引起医疗纠纷。
研究发现,单胎妊娠MCC的发生率主要取决于取样方式、施术者水平等。一般认为绒毛穿刺取样术中MCC发生的风险大于羊膜腔穿刺羊水取样术中MCC的发生率。有国外文献报道指出,未经培养的孕中期羊水标本MCC发生率高达9.4%,经过培养的羊水标本MCC发生率达2.8%。
国内也有做过类似研究,河南省人民医院在2011年10月至2012年1月期间对521例孕中期(18-26周)孕妇,58例孕早期(11-13周)孕妇,分别进行羊膜腔穿刺术或绒毛穿刺取样术取得胎儿组织标本。在采用美国Promega公司STR系统对所有DNA标本进行STR分型检测后发现,3.1%(16/519)未经培养的羊水标本存在MCC, 1.3%(7/519)培养后的羊水标本存在MCC;5%(3/57)未经培养的绒毛标本存在MCC, 其中1例完全为母亲来源DNA而中途放弃培养,其他2例培养后仍然存在污染。总体上,如果不进行MCC排除将有0.6%的羊水标本和4%的绒毛标本得到错误的核型结果。在对19例未经培养的羊水和绒毛标本进行核型分析和染色体非整倍体的MLPA检测后发现,MCC对正常女性胎儿核型分析无影响,并且MLPA结果也显示无异常,而对男性胎儿MCC污染程度>10%的标本,核型分析有性染色体嵌合体的表现,并且染色体非整倍体MLPA分析结果表现为X染色体探针比例升高,提示X染色体拷贝数异常或MCC。这4例男性胎儿在排除污染后再次分析均为正常男性胎儿,因此,在常规染色体核型分析中,MCC对于正常核型女性胎儿无明显影响,但是却增加了异常核型胎儿被误判为异常/正常嵌合体或者男性胎儿被误判为两性嵌合体的风险。并且该研究再次显示,即使是离心后非血性污染的羊水样本仍可能存在MCC。

该研究对于单基因遗传病还进行了体外模拟实验,分别模拟10%、20%、30%(正常女性/患者基因组DNA的质量百分率)MCC对DMD基因外显子缺失型MLPA检测结果的影响。结果发现:10%的污染在MLPA检测中即可有明显反映,30%时DMD缺失型患者表现为杂合缺失。
研究发现,对于基于PCR原理的基因定性分析,10%MCC即可造成错误的分析结果;对于基因定量分析10%及以上的MCC即可能对分子遗传学诊断结果产生干扰,30%MCC可能导致错误的诊断结果。一方面,产前诊断所涉及到的检测方法,如:PCR、MLPA等技术都是检测敏感度很高的检测技术;另一方面,产前分子诊断的单基因遗传病前设风险概率通常是25%或50%,并且母亲是否为携带者、胎儿性别也会影响最终检测的准确性。由此可见,分子遗传学的产前诊断风险值远高于最常见的细胞遗传学疾病风险值。因此,产前分子遗传学诊断的误诊风险也相应远远高于细胞遗传学诊断,MCC对于分子遗传学诊断结果的影响可能更为突出。
鉴于MCC对产前分子遗传学诊断的巨大影响以及可能造成的严重后果,国际上对此也做了相应的规定。ACMG和加拿大医学遗传学协会,已经建议产前分子遗传学诊断应当同时平行检测母亲和胎儿组织标本以排除MCC的潜在影响。2008年,英国临床分子遗传协会(CMGS)制订了产前诊断标本分子检测母体细胞污染的检测规范。在规范中明确建议所有单基因病的产前诊断结果必须包括母体细胞污染的鉴别实验。自2009年起,河南省人民医院产前诊断中心在质量控制作业指导书中已经明确规定,所有核型结果为嵌合体的羊水标本或可疑MCC的绒毛标本必须进行MCC排除实验(胎儿、母亲STR分型或者改变取样方案再次取样核实)方可最终向患者出具报告。我国专家建议,产前分子遗传学诊断应尽可能常规进行胎儿组织标本的MCC排除实验。
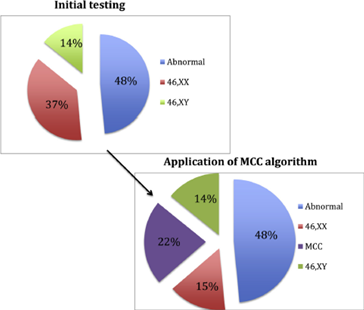
MCC对产前分子遗传学诊断会造成深远的影响,对自然流产中流产物胚胎染色体异常检测也会造成错误的诊断结果。Lathi RB 和他的同事在对1222个流产分析样本进行回顾性MCC检测后发现,原本结果为592例染色体非整倍体,630例正常核型,进行MCC检测后发现,在630例正常核型的样本中有269例46,XX的样本中没有发现胚胎组织,即这269例其实并不是胚胎样本而是母体样本。在排除这269例母体样本后,染色体异常的概率从48%上升到了62%。该研究证实,加入母血评估可使流产绒毛染色体检测的结果更准确。
天昊诊断的人类个体识别检测体系采用多重荧光PCR扩增法依托一代测序仪进行毛细管电泳,共检测17个位点,其中包含10个常见的个体鉴别基因座,6个具有高杂合度的基因座和1个性别基因座。可用于产前诊断的早期绒毛膜、羊水和脐带血及自然流产原因排查时用到的刮宫组织、流产组织的母血污染评估,以避免在产前诊断中由于母血污染而造成错误的诊断结果,引起不良的生产结局而导致医疗纠纷。还可避免在自然流产原因排查时,由于母血污染导致的检测结果错误,造成病人接受不必要的其他检查和错误的治疗方案。

天昊诊断利用众多自主研发的专利技术(iMLDR®多重SNP及突变分析技术,SNPscan®高通量SNP及突变分析技术,AccuCopy®多重基因拷贝数检测技术,CNVplex®高通量基因拷贝数检测技术,CNVseq®超高通量基因拷贝数检测技术,以及EasyTarget®多重基因片段快速富集技术等)致力于优生优育诊断领域的筛查和诊断。检测产品涵盖了孕前、产前、新生儿等不同阶段的出生检测,以求逐步降低出生缺陷的发生率。检测产品包括:新无创TM唐氏综合征产前筛查、染色体非整倍体基因检测、染色体微缺失微重复突变检测、男性不育相关基因突变检测、遗传性耳聋90项基因突变检测、孕前夫妇基因突变携带者筛查、新生儿遗传病基因筛查以及一些罕见的遗传病检测(包括:地中海贫血、血友病、假肥大型肌营养不良等)。天昊诊断将以“创新基因科技,引领诊断革新”为宗旨,利用公司各项创新基因检测技术及高素质的服务团队,为促进分子诊断水平发展、提升我国人口健康素质做出贡献!

参考文献:
1. 侯巧芳,廖世秀,李涛,杨艳丽,张朝阳,楚艳丽 产前诊断标本的母体细胞污染及其影响,中华妇产科杂志2013年2月第48卷第2期
2. 张清健,郑立新,田佩玲,叶嘉玲,杨卫,王柏贤,徐珊珊,周冰燚,蔡慧娜,方俊宇,朱志勇 短串联重复序列连锁分析进行产前诊断前母血污染鉴定的研究 中国实验诊断学 2015年5月 第19卷 第5期
3. Lathi Rb et al .,Reliability of 46,XX results on miscarriage specimens: a review of 1,222 first-trimester miscarriage specimens, Fertil Steril. 2014 Jan;101(1):178-82